El sueño, sus trastornos más frecuentes y un breve recetario de pautas para combatirlos
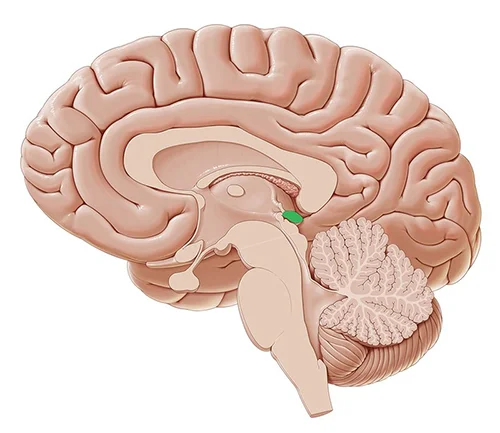
Glandula Pineal
La glándula pineal, también conocida como cuerpo pineal, conarium o epífisis cerebral es una pequeña glándula endocrina en el cerebro de los vertebrados. Produce melatonina, una hormona derivada de la serotonina que afecta a la modulación de los patrones del sueño, tanto a los ritmos circadianos como estacionales.
El sueño es un estado fisiológico propio del ser humano y otros animales. Está regulado por la glándula pineal, situada en la base del cerebro, que produce una sustancia química fundamental para los procesos del sueño: la melatonina. Su producción y liberación aumenta por la noche y disminuye durante el día, por lo que las variaciones de la cantidad de melatonina en sangre regulan el ritmo circadiano del sueño-vigilia, que suele adaptarse al horario solar.
A lo largo de la vida de cualquier persona, el sueño puede variar en cantidad y calidad en función de la edad, el estado de salud o enfermedad, cambios fisiológicos vitales como la pubertad, la menopausia, etc.
En 1957, Dement y Kleitman llevan a cabo el estudio y clasificación de las diferentes fases del sueño (I, II, II, IV, y sueño REM). Las cuatro primeras fases son de sueño lento (ondas de baja frecuencia) y progresivo, produciéndose en la IV lo que se denomina sueño reparador. Cada 90/100 minutos, aproximadamente, comienza un nuevo ciclo de sueño en el que los últimos 20 o 30 minutos se corresponden con la fase REM que es la fase rápida del sueño (ondas de alta frecuencia) en la que la actividad cerebral es muy similar a la que tenemos cuando estamos despiertos. Por eso la fase REM (Rapid Eye Movement) o MOR en castellano (Movimiento Ocular Rápido), también recibe el nombre de sueño paradójico.
Fase I: es la fase de sueño ligero, en la que las personas todavía son capaces de percibir la mayoría de los estímulos (auditivos y táctiles). El sueño en fase I es poco o nada reparador. El tono muscular disminuye en comparación con el estado de vigilia, y aparecen movimientos oculares lentos.
Fase II: en esta fase el sistema nervioso bloquea las vías de acceso de la información sensorial, lo que origina una desconexión del entorno y facilita, por tanto, la actividad de dormir. El sueño de fase II es parcialmente reparador, por lo que no es suficiente para que el descanso sea considerado completo. Esta fase ocupa alrededor del 50% del tiempo de sueño en el adulto. El tono muscular es menor que en fase I, y desaparecen los movimientos oculares.
Fase III: es un sueño más profundo (denominado DELTA), donde el bloqueo sensorial se intensifica. Si el individuo despierta durante esta fase, se siente confuso y desorientado. En esta fase no se sueña, se produce una disminución del 10 al 30 por ciento en la tensión arterial y en el ritmo respiratorio, y se incrementa la producción de la hormona del crecimiento. El tono muscular es aún más reducido que en fase II, y tampoco hay movimientos oculares.
Fase IV: es la fase de mayor profundidad del sueño, en la que la actividad cerebral es más lenta (predominio de actividad delta). Al igual que la fase III, es esencial para la recuperación física y, especialmente, psíquica, del organismo (déficits de fase III y IV causan somnolencia diurna). En esta fase, el tono muscular está muy reducido. No es la fase típica de los sueños, pero en ocasiones pueden aparecer, en forma de imágenes, luces, figuras… sin una línea argumental. Es importante señalar que en esta fase es en la que se manifiestan alteraciones como el sonambulismo los terrores nocturnos.
Fase REM: existe un contraste entre la atonía muscular (relajación total) típica del sueño profundo, y la activación del sistema nervioso central (signo de vigilia y estado de alerta). En esta fase se presentan los sueños, en forma de narración, con un hilo argumental aunque sea absurdo. La actividad eléctrica cerebral de esta fase es rápida. Las alteraciones más típicas de esta fase son las pesadillas, el sueño REM sin atonía y la parálisis del sueño.
Trastornos o patologías asociados al sueño más conocidos.
INSOMNIO:
Es una disomnia y se define como la incapacidad para iniciar o mantener el sueño, así como la sensación de sueño no reparador. Estos signos deberán mantenerse durante al menos un mes causando deterioro social, laboral o cualquier otro malestar en áreas importantes en la actividad de la persona. El insomnio tiene una prevalencia anual de entre el 30 y el 40% en adultos y se presenta en mayor frecuencia en mujeres.
Según las características clínicas el insomnio puede ser:
De inicio o conciliación: se produce en las primeras horas de la noche y con frecuencia está asociado a trastornos de ansiedad.
Intermedio o de Mantenimiento: el sueño es involuntaria y espontáneamente interrumpido con dificultad para volver a conciliar y suele estar relacionado con procesos depresivos.
Terminal o despertar precoz: el sujeto se despierta una o dos horas antes de la hora normal sin poder volver a dormirse. Puede estar relacionado con otros trastornos como la anorexia nerviosa.
NARCOLEPSIA:
Es un término que fue observado y utilizado por primera vez por Gélineau en 1880. Se trata de una enfermedad crónica, normalmente de inicio previo a los 30 años y en la que parece existir un componente genético. En la narcolepsia se puede observar:
Hipersomnia: accesos diurnos de sueño de inicio súbito y corta duración.
Cataplejía: pérdida súbita del tono muscular bilateral. En la mayoría de las ocasiones aparece ante respuestas emocionales intensas como miedo, risa, enfado, etc. No hay pérdida de la conciencia.
Parálisis del sueño: sensación, al inicio del sueño o al despertar de paralización de las funciones motoras o verbales.
Alucinaciones hipnagógicas o hipnopómpicas, que aparecen al iniciar al sueño las primeras y las segundas al despertar, siendo éstas últimas de contenido visual o auditivo muy vívido y con frecuente carácter terrorífico.
SONAMBULISMO:
Trastorno del sueño en el que la persona se incorpora o se sienta en la cama llevando a cabo actos repetitivos y sin funcionalidad. En algunos casos llega a producirse deambulación con conductas de carácter rutinario y poco complejo. Pueden darse también verbalizaciones vagas e ininteligibles.
En general parece ser un trastorno de tipo madurativo, que suele aparecer entre los 4 y los 15 años y más frecuentemente entre niños de 4 a 8 años.
La duración de los episodios de sonambulismo puede variar de segundos a media hora, suele aparecer en las primeras horas de sueño y si se despierta a la persona esta presentará desorientación, confusión y ansiedad. No habrá recuerdo posterior de los episodios de sonambulismo.
TERRORES NOCTURNOS:
Es un cuadro de inquietud y agitación con sintomatología vegetativa y de pánico, caracterizado por despertares bruscos, precedidos generalmente por gritos o lloros de angustia, pudiendo aparecer también palidez, sudoración y taquicardia. Aparece en el primer tercio de la noche, durante la fase de sueño lento y suele durar entre 1 y 10 minutos. Durante el episodio hay desorientación sin respuesta a los intentos de despertar o calmar a la persona.
La prevalencia de este trastorno es de 1-6% en niños y un 1% en adultos.
PESADILLAS:
Son una experiencia onírica ansiógena con activación vegetativa leve. Suele existir un recuerdo detallado del contenido del sueño que suele ser de amenaza física o personal, y en ocasiones de caracter repetitivo. Existe orientación y estado de vigilia adecuado al despertar. Suelen tener lugar en la segunda fase del sueño (REM) excepto en el caso de las asociadas al estrés postraumático que aparecen generalmente en la fase de sueño lento (II).
TRASTORNOS DEL SUEÑO RELACIONADOS CON LA RESPIRACIÓN:
Son alteraciones del sueño que producen somnolencia diurna excesiva o insomnio debido a variaciones en la ventilación durante el sueño que provocan despertares nocturnos frecuentes. En ocasiones aparece también “borrachera del sueño” (desorientación y dificultad para despertar), sueño inquieto y ansiedad nocturna intensa asociados a las dificultades respiratorias. Durante el día se producen una bajada de rendimiento a nivel intelectual, deterioro de la memoria y alteraciones del humor.
Existen diferentes tipos de apneas del sueño: la obstructiva, la central y la de hipoventilación alveolar central.
ALTERACIONES DEL CICLO CIRCADIANO:
Episodios de insomnio o somnolencia excesiva causados por la desorganización de los ritmos vigilia-sueño. Generalmente se deben a factores socioambientales, pero también pueden presentarse por causas intrínsecas. Algunos de estos trastornos o alteraciones son: el sueño retrasado, el jet-lag o el propiciado por los cambios de turno en el traajo
Algunos consejor para mejorar nuestra higiene del sueño
A veces la solución más rápida y directa pasa por la utilización de fármacos conjuntamente a la aplicación de algunas pautas de higiene del sueño. En unos 30 días el problema se habrá disipado y los ciclos del sueño volveran a ser normales. Puedes probar a seguir estos consejos sin necesidad de consumir algún tipo de fármacos que previamente te haya sido recetado por tu médico de cabecera.
Intenta acostarte y despertarte todos los días a la misma hora. Mantén una rutina férrea, al menos hasta que vuelvas a conseguir tener un ciclo de sueño normal y sin problemas.
Limita el tiempo diario en cama al tiempo necesario de sueño (7-9 horas). Si no lo haces la cama podría convertirse en un estímulo condicionado de insomnio.
Durante estos 30 días de entrenamiento deberías eliminar por completo sustancias con efecto activador o estimulador del SNC. Tampoco es recomendable abusar del alcohol, especialmente en las horas precedentes al sueño.
Intenta tener un orden también en las comidas. Merece la pena que sean varias y ligeras antes que pocas y copiosas, especialmente la cena.
Para muchos de nosotros la siesta es fundamental y no tienes por qué renunciar a ella. Eso sí, evita que sea una siesta de más de 20 minutos.
Realizar ejercicio físico por las mañanas. Puedes practicar otra actividad física de leve a moderada como el yoga o el pilates por la tarde, pero no ejercicio cardiovascular intenso.
Olvida Netflix, la tele, el ordenador o los dispositivos móviles al menos media hora antes de acostarte. En lugar de mantener ese tipo de ocio, intenta dedicarte a alguna actividad placentera del tipo labor manual, lectura, escuchar música en calma, etc.
Incluye en tu rutina nocturna una ducha o baño relajante. También valen los cuidados faciales y corporales.
Practica meditación o un ejercicio de relajación tipo Jacobson ya en la cama, son los mejores predisponentes al sueño.
Para terminar, asegurate de que mantienes en tu dormitorio las condiciones ambientales adecuadas para dormir: temperatura constante y no excesivamente elevada, ausencia de ruidos y luz, cama cómoda y limpia, etc.
Por supuesto, si crees que tus problemas para dormir y obtener un descanso reparador están vinculados de algún modo a un episodio o constante en tu vida relacionada con estrés, ansiedad o depresión, mi consejo es que te pongas en manos de un especialista en el tema. Te ayudará a identificar el problema, acotarlo, evaluarlo y tratarlo de una manera ordenada y eficaz. Siempre desde el esfuerzo y la autoimplicación, pero con resultados que se ven, se sienten y, sobre todo, son estables en el tiempo.
Si tienes alguna pregunta puedes dejármela abajo en comentarios y estaré encantada de aclarar tus dudas. También puedes pedirme una cita si quieres que estudie tu caso personal en profundidad. Gracias por leer y por estar 💙